¿Conocemos realmente el síndrome de resección anterior baja del recto y su repercusión?
En las 2 últimas décadas, y sobre todo desde la asunción de la escisión total del mesorrecto como técnica estándar de necesidad para una calidad quirúrgica adecuada, hemos asistido a un porcentaje cada vez mayor de cirugías oncológicas conservadoras de esfínteres en el tratamiento del cáncer de tercio distal y medio de recto y, por el contrario, a un descenso de las resecciones abdomino-perineales de recto (que se sitúan por debajo del 20% en pacientes con cánceres distales). Las técnicas de imagen que definen con alta precisión la estadificación de estas neoplasias (resonancia nuclear magnética y ecografía endoanal), la fibrosis secundaria a la radioterapia preoperatoria, el desarrollo de dispositivos de autosutura cada vez más seguros y adaptados a la concavidad pélvica y, finalmente, la disponibilidad de las técnicas de proctectomía interesfinteriana en unidades especializadas han sido los factores responsables de este cambio.
 Sin embargo, estas técnicas conservadoras de esfínteres implican también para los pacientes un deterioro de la estática pelviana, un pérdida del reflejo anal inhibitorio del que responde el esfínter anal interno y una debilidad añadida pot traumatismo directo del mecanismo esfinteriano voluntario distal que suponen, en grado variable, una disfunción defecatoria que en ocasiones altera y limita mucho la calidad de vida de los pacientes. Como mecanismos coexistentes se implican también cierto grado de neuropatía pudenda, la pérdida de las aferencias y eferencias del plexo hipogástrico y, por otro lado, la denervación parcial del colon que hace de neorrecto, cuya disinergia, dismotilidad y falta de adaptación como reservorio de la materia fecal terminan generando síntomas como tenesmo, disquecia, urgencia defecatoria, dificultad para la evacuación o incontinencia. Estas alteraciones, que se pensaba que eran transitorias, se ha visto que afectan hasta el 60-90% y de los pacientes operados de cáncer de recto medio y distal y es frecuente que se prolonguen en el tiempo generando en ocasiones una importante afectación de la calidad de vida de estos pacientes. Existe, además, un desconocimiento de lo que el síndrome de resección anterior baja representa realmente a nivel de incidencia, como se demostró en una publicación reciente que recogía los resultados de una encuesta nacional de la AEC y de la AECP en la que se estimó que no más del 30% de los pacientes padecían este síndrome, su diagnóstico se hacía básicamente por criterios de sintomatología relatada (sin usar “scores”) y la experiencia con opciones de tratamiento que no fuesen el uso de medicamentos a demanda fue realmente escasa.
Sin embargo, estas técnicas conservadoras de esfínteres implican también para los pacientes un deterioro de la estática pelviana, un pérdida del reflejo anal inhibitorio del que responde el esfínter anal interno y una debilidad añadida pot traumatismo directo del mecanismo esfinteriano voluntario distal que suponen, en grado variable, una disfunción defecatoria que en ocasiones altera y limita mucho la calidad de vida de los pacientes. Como mecanismos coexistentes se implican también cierto grado de neuropatía pudenda, la pérdida de las aferencias y eferencias del plexo hipogástrico y, por otro lado, la denervación parcial del colon que hace de neorrecto, cuya disinergia, dismotilidad y falta de adaptación como reservorio de la materia fecal terminan generando síntomas como tenesmo, disquecia, urgencia defecatoria, dificultad para la evacuación o incontinencia. Estas alteraciones, que se pensaba que eran transitorias, se ha visto que afectan hasta el 60-90% y de los pacientes operados de cáncer de recto medio y distal y es frecuente que se prolonguen en el tiempo generando en ocasiones una importante afectación de la calidad de vida de estos pacientes. Existe, además, un desconocimiento de lo que el síndrome de resección anterior baja representa realmente a nivel de incidencia, como se demostró en una publicación reciente que recogía los resultados de una encuesta nacional de la AEC y de la AECP en la que se estimó que no más del 30% de los pacientes padecían este síndrome, su diagnóstico se hacía básicamente por criterios de sintomatología relatada (sin usar “scores”) y la experiencia con opciones de tratamiento que no fuesen el uso de medicamentos a demanda fue realmente escasa.
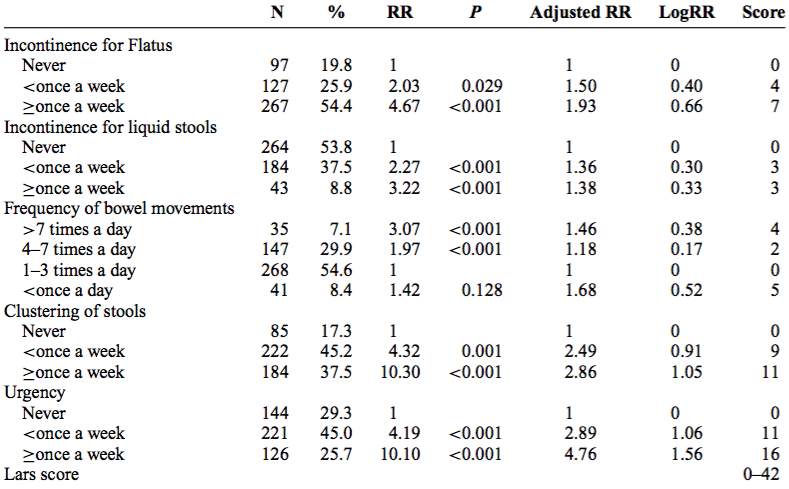
Estos trastornos y disfunciones fueron muy brillantemente definidos y estructurados desde el punto de vista cuantitativo y práctico hace recientemente por la doctora Katrine Emmersten (del Hospital de Aarhus) en nombre del Danish Colorectal Cancer Group (Ann Surg 2012; 255: 922-8), dando un perfil más preciso a lo que ya antes se llamaba el nombre del SÍNDROME DE RESECCIÓN ANTERIOR BAJA (SRAB). Este grupo estableció el SRAB en base al “score” obtenido a raíz de las respuestas a un cuestionario en forma de entrevista semiestructurada que se realizó a un total de 961 pacientes que habían sido sometido a resección anterior baja (divididas en un grupo de desarrollo inicial, n=483, y un grupo de validación posterior, n=478). Se trata de un test que es muy fácil de comprender por el paciente y se rellena en un par de minutos, de ahí el valor añadido que tiene, y que se divide en 5 items a los cuáles se otorgan distintas puntuaciones en función del peso que el valor que toma cada item tiene sobre la calidad de vida del paciente: incontinencia a gases (no, 0 puntos; una vez por semana, 4 puntos; y, más de una vez por semana, 7 puntos); incontinencia para heces líquidas (no, 0 puntos; sí, ya sea más o menos de una vez por semana, que son 3 puntos); número de deposiciones (de 1-3 al día, 0 puntos; 4-7 veces al día, 2 puntos; más de 7 veces al día, 4 puntos; menos de una vez al día, 5 puntos); “clustering” de las deposiciones o necesidad de volver al baño en un plazo inferior a una hora desde la vez anterior (nunca, 0 puntos; menos de una vez por semana, 9 puntos; más de una vez por semana, 11 puntos); y, por último, urgencia defecatoria o necesidad imperiosa de ir corriendo al baño (nunca, 0 puntos; menos de una vez por semana, 11 puntos; más de una vez por semana, 16 puntos). Un score por encima de 20 puntos supone un diagnóstico de SRAB, siendo MENOR entre 21-29 puntos y MAYOR de 30-42 puntos.
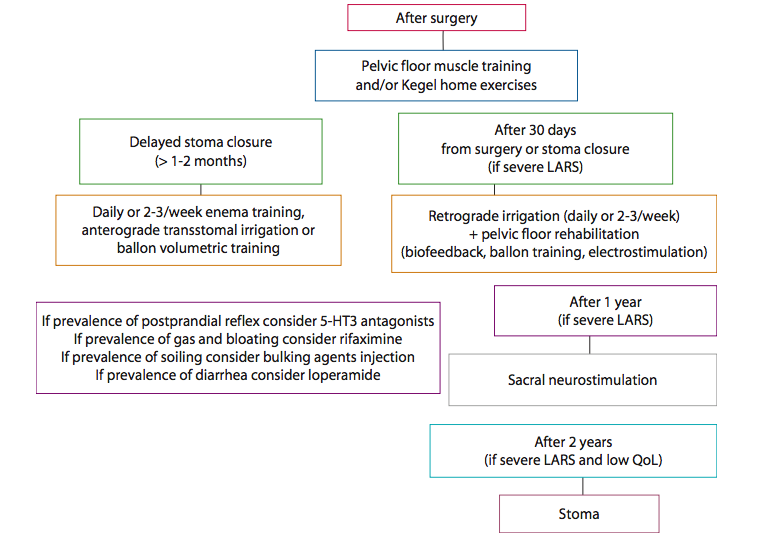 Cuando queremos saber las opciones de tratamiento de que disponemos para estos pacientes, la profilaxis es el primer punto a tratar. ¿Podemos hacer algo desde el punto de vista técnico para evitar el SRAB?. A este respecto, parece que las técnicas reconstructivas (reservorio en J, coloplastia transversa o anastomosis latero-terminal tipo Baker) proporcionan unos mejores resultados funcionales que la sutura colorrectal o coloanal directa durante los primeros 24 meses (sobre todo en continencia y número de deposiciones), aunque estos beneficios no se han demostrado en el largo plazo en estudios de alto nivel y no han sido evaluados mediante “scores” de calidad adecuada (Tech Coloproctol 2013; 17: 151-62). Respecto de las opciones de tratamiento del SRAB ya establecido, se puede afirmar que hoy día no existen tratamientos específicos y que se suelen tratar los síntomas de forma empírica en base a las medidas que solemos usar para el tratamiento de la incontinencia fecal, la urgencia defecatoria y los trastornos de la evacuación rectal. Recientemente, el Dr. Iacopo Martellucci de la Universidad de Florencia ha publicado un interesante algoritmo de tratamiento para el SRAB (Dis Colon Rectum 2016; 59(1): 79-82), dejando claro que las técnicas conservadoras como la rehabilitación del suelo pélvico, las irrigaciones colónicas y la neuroestimulación de raíces sacras son las líneas que más se han desarrollado en este campo pese a que los trabajos publicados se corresponden con series retrospectivas que recogen estudios con bajos niveles de evidencia. También se ha demostrado eficaz el empleo de rifaximina, agentes aumentadores de volumen (“bulking agents”) o loperamida en función de que los síntomas dominantes sean, respectivamente, el meteorismo, el “soiling” o la diarrea. Finalmente, Itagaki y cols. publicaron en 2014 un trabajo que no ha tenido continuidad (pese a ser prometedor) que concluía que el Ramosetrón (un inhibidor de la recaptación de serotonina) ayuda a disminuir el número de deposiciones en los pacientes con SRAB. El paso final, cuando tras al menos 2 años no hay mejorías y el paciente tiene incontinencia, dolor o “soiling” que son invalidantes, es la confección de un estoma. Realizar un estoma en estos casos no supone un gesto técnico fácil pues hay que procurar que quede perfecto (no vale una colostomía en asa, ha de ser terminal); además, como se debe hacer en flanco izquierdo, si la cirugía inicial fue realmente oncológica (con ligadura de los vasos mesentéricos inferiores en su raíz) se va a precisar de una resección de todo el colon distal remanente hasta la sutura colo-anal o colo-rectal baja, y esto no siempre es fácil y la aparición de un absceso pélvico por sobreinfección de restos necróticos o desvitalizados remanentes es relativamente frecuente.
Cuando queremos saber las opciones de tratamiento de que disponemos para estos pacientes, la profilaxis es el primer punto a tratar. ¿Podemos hacer algo desde el punto de vista técnico para evitar el SRAB?. A este respecto, parece que las técnicas reconstructivas (reservorio en J, coloplastia transversa o anastomosis latero-terminal tipo Baker) proporcionan unos mejores resultados funcionales que la sutura colorrectal o coloanal directa durante los primeros 24 meses (sobre todo en continencia y número de deposiciones), aunque estos beneficios no se han demostrado en el largo plazo en estudios de alto nivel y no han sido evaluados mediante “scores” de calidad adecuada (Tech Coloproctol 2013; 17: 151-62). Respecto de las opciones de tratamiento del SRAB ya establecido, se puede afirmar que hoy día no existen tratamientos específicos y que se suelen tratar los síntomas de forma empírica en base a las medidas que solemos usar para el tratamiento de la incontinencia fecal, la urgencia defecatoria y los trastornos de la evacuación rectal. Recientemente, el Dr. Iacopo Martellucci de la Universidad de Florencia ha publicado un interesante algoritmo de tratamiento para el SRAB (Dis Colon Rectum 2016; 59(1): 79-82), dejando claro que las técnicas conservadoras como la rehabilitación del suelo pélvico, las irrigaciones colónicas y la neuroestimulación de raíces sacras son las líneas que más se han desarrollado en este campo pese a que los trabajos publicados se corresponden con series retrospectivas que recogen estudios con bajos niveles de evidencia. También se ha demostrado eficaz el empleo de rifaximina, agentes aumentadores de volumen (“bulking agents”) o loperamida en función de que los síntomas dominantes sean, respectivamente, el meteorismo, el “soiling” o la diarrea. Finalmente, Itagaki y cols. publicaron en 2014 un trabajo que no ha tenido continuidad (pese a ser prometedor) que concluía que el Ramosetrón (un inhibidor de la recaptación de serotonina) ayuda a disminuir el número de deposiciones en los pacientes con SRAB. El paso final, cuando tras al menos 2 años no hay mejorías y el paciente tiene incontinencia, dolor o “soiling” que son invalidantes, es la confección de un estoma. Realizar un estoma en estos casos no supone un gesto técnico fácil pues hay que procurar que quede perfecto (no vale una colostomía en asa, ha de ser terminal); además, como se debe hacer en flanco izquierdo, si la cirugía inicial fue realmente oncológica (con ligadura de los vasos mesentéricos inferiores en su raíz) se va a precisar de una resección de todo el colon distal remanente hasta la sutura colo-anal o colo-rectal baja, y esto no siempre es fácil y la aparición de un absceso pélvico por sobreinfección de restos necróticos o desvitalizados remanentes es relativamente frecuente.
ENLACES:




