¿Cómo debe un cirujano tratar a un paciente con una masa inflamatoria apendicular en Urgencias hoy día?
Cuando se formula esta pregunta lo primero que debemos dejar claro es que no hay niveles adecuados de Medicina Basada en la Evidencia que den soporte una actitud definida pues toda la literatura médica publicada al respecto está basada en series retrospectivas con números de casos muy limitados y que, como mucho, comparan sus grupos de tratamiento con pares históricos, con la conflictividad metodológica en el análisis que esto genera.
1.- A la luz de lo publicado, parece más o menos admitido que el tratamiento médico conservador debe ser la primera opción en pacientes en buena situación hemodinámica y con una exploración patológica limitada sólo al cuadrante inferior derecho; la presencia de un absceso mayor de 3 cm nos debe hacer plantear el drenaje percutáneo en el mismo momento del ingreso. Esta línea de tratamiento ha permitido en la mayoría de las series publicadas unas tasas de éxito inicial del tratamiento conservador de aproximadamente el 70%, precisando el 30% restante cirugía durante el ingreso por mala evolución clínica. Los pacientes que se dan de alta deben tener de forma una obligada una cita en consulta externa de Cirugía para programar una colonoscopia en el plazo de 4-6 semanas (que nos permita descartar la presencia de una neoplasia apendicular o cecal, presente en hasta el 10% de los casos) y en caso de que esta sea negativa; una apendicectomía de intervalo a partir de las 8-12 semanas que deberá ser laparoscópica de intención.
 2.- Las tasas de recurrencia clínica de los pacientes tratados de forma exitosa con el tratamiento médico conservador (insisto, incluyendo aquí a aquellos que se trataron sólo con antibióticos y a los que precisaron drenaje percutáneo asociado) están en torno al 66%, es decir, dos terceras partes de los pacientes. Esto implica que sólo un 25% de los pacientes en los que se inició el tratamiento médico conservador van a llegar a la apendicectomía de intervalo final sin necesidad de cirugía urgente en el primer ingreso o nuevos ingresos con nuevas líneas de tratamiento antibiótico y/o drenaje percutáneo. Esto es algo muy importante a considerar pues rebaja el entusiasmo y da un posicionamiento más real al éxito en sentido global del tratamiento no operatorio de entrada.
2.- Las tasas de recurrencia clínica de los pacientes tratados de forma exitosa con el tratamiento médico conservador (insisto, incluyendo aquí a aquellos que se trataron sólo con antibióticos y a los que precisaron drenaje percutáneo asociado) están en torno al 66%, es decir, dos terceras partes de los pacientes. Esto implica que sólo un 25% de los pacientes en los que se inició el tratamiento médico conservador van a llegar a la apendicectomía de intervalo final sin necesidad de cirugía urgente en el primer ingreso o nuevos ingresos con nuevas líneas de tratamiento antibiótico y/o drenaje percutáneo. Esto es algo muy importante a considerar pues rebaja el entusiasmo y da un posicionamiento más real al éxito en sentido global del tratamiento no operatorio de entrada.
3.- Cuando se analizan las estancias hospitalarias medias de los pacientes operados de entrada respecto de los tratados de forma conservadora se aprecia que es de 9-10 días para los pacientes operados de forma urgente y de 12-14 días para los que se tratan de forma conservadora; estos últimos, además, precisarán como hemos dicho visitas en Consulta Externa, pruebas diagnósticas (nuevos estudios de imagen y colonoscopia) y una nueva cirugía (la apendicectomía de intervalo). En un tiempo como el que vivimos, dominado por las necesidades de los profesionales de involucrarnos en los conceptos de Gestión Clínica y Economía de la Salud, está claro que el tratamiento quirúrgico de entrada es el más coste-efectivo.
4.- La colectomía derecha y la resección ileocecal, necesarias en hasta un tercio de los pacientes que se operan de entrada por mala evolución del tratamiento médico, son cirugías con muy baja morbilidad (17-20% de complicaciones menores) ya que la sutura ileocólica aún en el contexto urgente es muy segura. Cuando se comparan estos resultados con la morbilidad de los pacientes no operados (8.5% durante su ingreso), de los que reciben drenaje percutáneo (30.15%) o de aquellos que reciben apendicectomía de intervalo (12-23% aún en casos de abordaje laparoscópico) nos damos cuenta de que las diferencias prácticamente no existen con los pacientes que se operan de entrada.
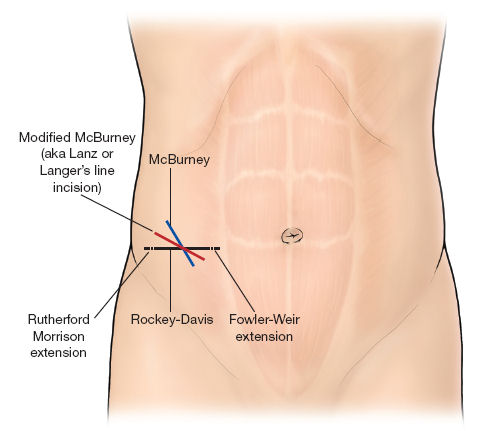
5.- En el contexto urgente yo utilizo desde hace muchos años, para el abordaje de las formas de apendicitis aguda complicada en forma de masa inflamatoria (con o sin absceso asociado) la incisión de Fowler-Weir, que es la prolongación medial de la incisión de Rockey-Davis hasta llegar a la inserción de las aponeurosis de los músculos oblicuos en el recto anterior. Esta incisión nos da una excelente exposición que, aprovechando la caída del colon transverso derecho y que el ángulo hepático suele ser muy bajo y más manejable que el esplénico, permite descender la flexura hepática del colon de forma asequible y hacer una colectomía derecha con comodidad. Al ser una incisión transversa y baja es muy poco eventrógena y genera mucho menos dolor postoperatorio y morbilidad que las laparotomías medias.
Pienso que en este campo existe aún mucho por decir y discutir. Pero desde luego si tomamos en cuenta lo que las series históricas retrospectivas nos están enseñando (altas tasas de recurrencia del tratamiento conservador; excelentes resultados de morbilidad del tratamiento quirúrgico de entrada, comparables con los de la apendicectomía laparoscópica de intervalo; riesgo del 8-10% de neoplasia oculta de colon o apéndice en las masas inflamatorias apendiculares; y, coste-efectividad mucho más elevado para el tratamiento quirúrgico de entrada) está claro que:
a.- La cirugía urgente de entrada no debe considerarse hoy día como un tratamiento de “segunda división” en las masas apendiculares de entrada, aunque debemos dar siempre la primera opción al tratamiento médico conservador.
b.- Parece justificado que ante la recidiva clínica tras un tratamiento médico inicial conservador exitoso la cirugía debe demorarse o menos posible.
Una última reflexión. Analizando todo lo expuesto, ¿sería muy descabellado plantear para las masas apendiculares inflamatorias una estrategia de tratamiento médico conservador de entrada y tras 5-7 días del mismo realizar la cirugía definitiva en el mismo ingreso?




