Nódulos tiroideos incidentales ó no sospechados: ¿sabemos realmente como actuar y que valor debemos darles?
 Un incidentaloma tiroideo (IT) o un nódulo tiroideo no sospechado (aunque es lo mismo me gusta mucho mas este último término pese a que el primero es más sofisticado y técnico para usarlo), consiste en el hallazgo de un nódulo tiroideo durante la realización de un estudio radiológico que se ha realizado por un motivo distinto a patología tiroidea. Se estima que la tercera parte de la población mundial podría presentar nódulos tiroideos, y esto se apoya en el clásico “paper” de la Mayo Clinic de 1955 en el que se encontró hasta un 50% de prevalencia de nódulos tiroideos en un grupo de 821 necropsias realizadas en pacientes fallecidos por cualquier motivo. Aunque la mayoría van a ser no palpables, una vez que se diagnostican radiológicamente una exploración cervical minuciosa revelará que un buen número de ellos son palpables. He aprovechado para revisar la literatura más reciente y dejaros algunas ideas claras de cómo proceder ante el hallazgo de un IT.
Un incidentaloma tiroideo (IT) o un nódulo tiroideo no sospechado (aunque es lo mismo me gusta mucho mas este último término pese a que el primero es más sofisticado y técnico para usarlo), consiste en el hallazgo de un nódulo tiroideo durante la realización de un estudio radiológico que se ha realizado por un motivo distinto a patología tiroidea. Se estima que la tercera parte de la población mundial podría presentar nódulos tiroideos, y esto se apoya en el clásico “paper” de la Mayo Clinic de 1955 en el que se encontró hasta un 50% de prevalencia de nódulos tiroideos en un grupo de 821 necropsias realizadas en pacientes fallecidos por cualquier motivo. Aunque la mayoría van a ser no palpables, una vez que se diagnostican radiológicamente una exploración cervical minuciosa revelará que un buen número de ellos son palpables. He aprovechado para revisar la literatura más reciente y dejaros algunas ideas claras de cómo proceder ante el hallazgo de un IT.
Las pruebas radiológicas que con más frecuencia ponen en evidencia los nódulos tiroideos son la tomografía axial computerizada (TAC), la tomografía de emisión de positrones (PET) y la ecografía cervical (doppler o no); además, aunque menos frecuente, también pueden evidenciarse en estudios de resonancia nuclear magnética (RNM) y de medicina nuclear (MIBI y Octreo-Scan). A la hora de considerar el riesgo de malignidad de un IT debemos valorar, siempre en primer lugar, los factores clínicos que conocemos como predisponentes: historia personal y/o familiar de cáncer de tiroides; historia previa de exposición a radiaciones ionizantes de cabeza, cuello o hemitórax superior; masa fija palpable en el cuello; presencia de ganglios cervicales palpables; y, ronquera o cambio de timbre de la voz.
Un IT puede encontrarse en hasta un 16% de los TAC y el riesgo de malignidad estimado ante este hallazgo oscila entre el 4-10%. En estos casos los pacientes deben remitirse a una unidad de ecografía cervical para un estudio tiroideo detenido puesto que la capacidad del TAC para dar datos de malignidad es muy limitada: ni para medir el tamaño y número de los nódulos, ni para valorar la presencia de calcificaciones sugestivas de malignidad ni el valor de la atenuación en Unidades Hounsfield se ha demostrado útil. Su papel es mucho más valioso en la patología tiroidea ya diagnosticada o conocida, siendo de valor añadido para dimensionar la extensión y tamaño de bocios endotorácicos, la invasión de cánceres a tráquea y/o grandes vasos cervicales, la estadificación de enfermedad a distancia de cánceres tiroideos y en el seguimiento de la recidiva centrocervical o lateral ganglionar de cánceres de tiroides ya operados.
La prevalencia de IT en los estudios de PET se estima entre el 1-2% (1.6% según un meta-análisis reciente que recogió más de 125000 estudios de PET), y aunque el rango de actividad metabólica medida en SUV suele ser muy variable existe conformidad en que hasta el 40-50% de las captaciones únicas van a ser realmente patología maligna. En estos casos al paciente se le debe realizar un estudio de función tiroidea exhaustivo (eje tiroideo y estudio de autoinmunidad completo) y una ecografía específica por un radiólogo experto asociando siempre una punción-aspiración con aguja fina (PAAF) independientemente del tamaño del nódulo.
Los estudios de ecografía cervical realizados por cualquier motivo distinto a patología tiroidea (hiperparatiroidismo primario, estudios de Doppler carotídeos, evaluación de adenomegalias cervicales…) van a encontrar un 42-67% de nódulos tiroideos y un 50% de nódulos adicionales cuando se realizan por un nódulo palpable detectado en la exploración física, con un riesgo de malignidad global que estima del 2-15%; la ecografía cervical es, además, el estudio que permite de la forma más fiable posible medir el tamaño real de un nódulo tiroideo en milímetros, lo que da un gran valor para el seguimiento. Esto exige definir un protocolo de actuación claro pues hablamos de una alta prevalencia. A este respecto, debemos seguir las pautas marcadas por la ATA (American Thryoid Association) que establecen que debe realizarse una PAAF a todos los nódulos de más de 1 cm de diámetro mayor y, dentro de los que son menores de 1 cm a aquellos que cumplen los siguientes criterios de riesgo de malignidad definidos por ecografía en el clásico estudio de Papini y cols. (J Clin Endocrinol Metab 2002; 87: 1941-6): hipoecogenicidad, irregularidad de bordes, patrón de hipervascularización central y presencia de microcalcificaciones. El tamaño (mayor de 4 cm) y una forma no circular (más alto que ancho o viceversa, indicador de patrón de crecimiento irregular) han sido postulados también por muchos autores como factores de riesgo de malignidad aunque no se aceptan como definitivos.
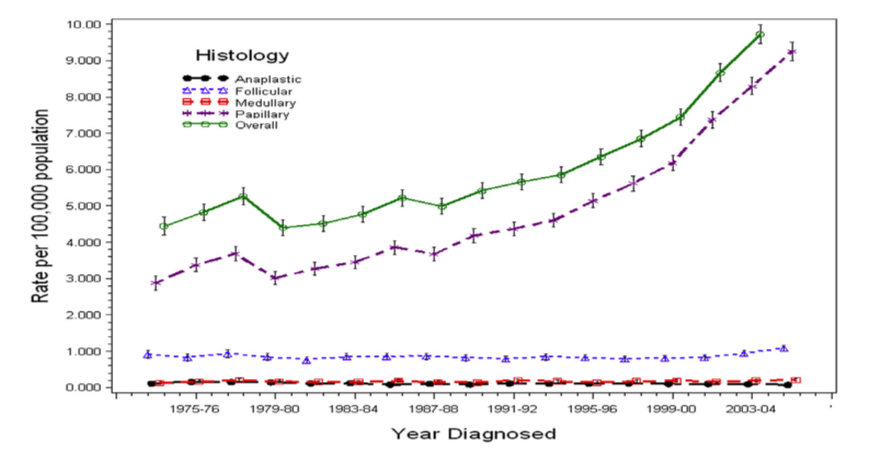
Los IT han tenido un papel clave en el crecimiento geométrico que la epidemología del cáncer de tiroides ha tenido en los últimos 25 años, habiéndose prácticamente doblado su incidencia. Os adjunto una gráfica del SEER (Surveillance, Epidemiology and End Results) que marca la tendencia en EEUU durante este período y dónde se puede apreciar además que este aumento ha sido de forma exclusiva en base al subtipo histológico más frecuente, el carcinoma papilar de tiroides (CPT), con un 50% de las formas, a su vez, siendo microcarcinomas o tumores menores de 1 cm (Figura 1). Sin embargo, el interesantísimo análisis de estos datos que realizaron Cramer y cols. (Surgery 2010; 148(6): 1147-53) reveló que frente a un aumento global del 31.6% de cánceres en nódulos tiroideos de menos de 2 cm (que podrían considerarse en su mayor parte y siendo generosos como IT) también se había producido un incremento del 22.3% de los cánceres tiroideos en nódulos de más de 2 cm, lo cuál sugiere la interacción de otros factores carcinogenéticos (obesidad, niveles de estrógenos, factores ambientales...) que dejan claro que el cambio incremental de la epidemología del cáncer de tiroides en las últimas décadas no se relaciona de forma exclusiva, ni mucho menos, con los IT.
Enlaces a los artículos:




