¿Conoces el síndrome del Ligamento Arcuato Mediano?
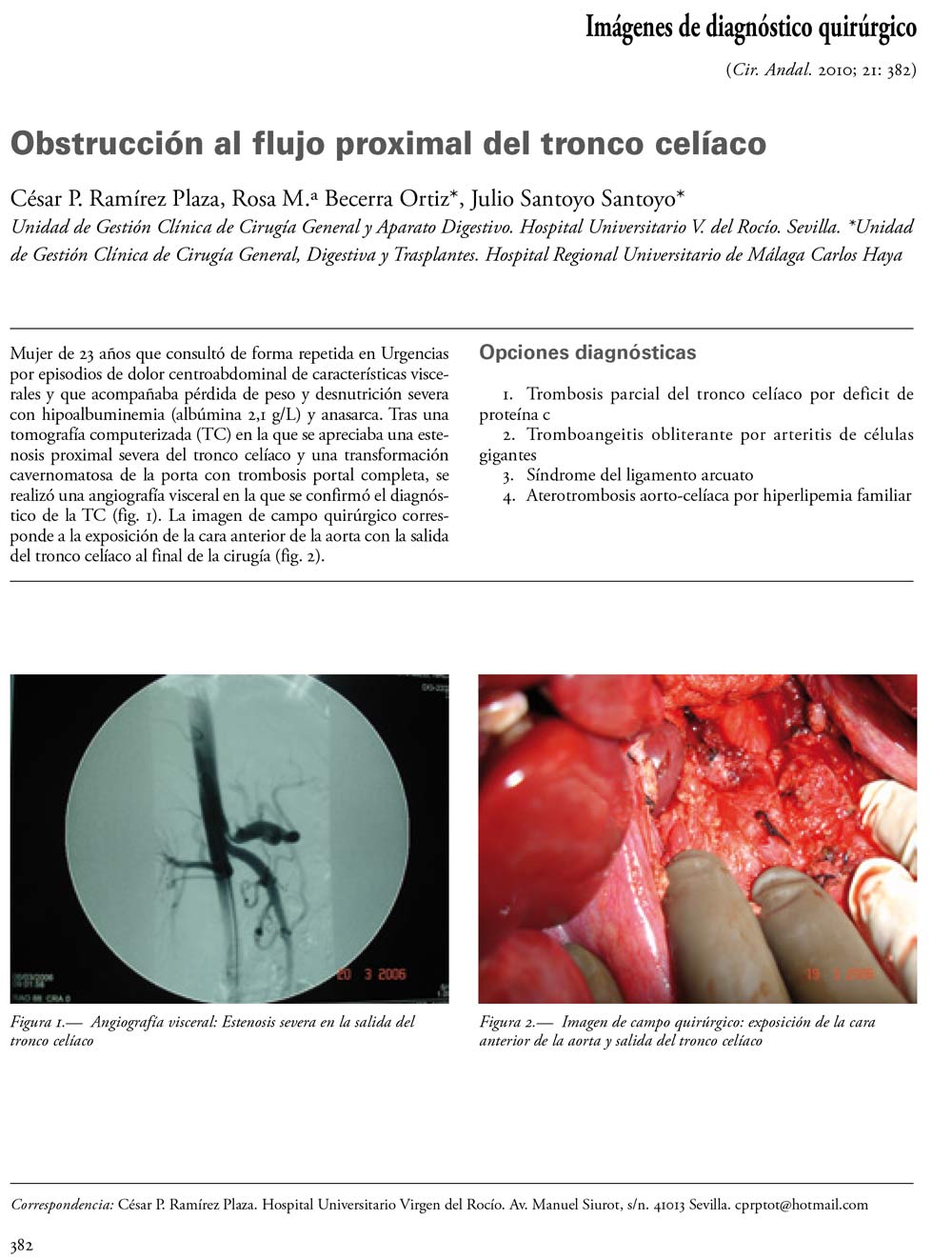
El ligamento arcuato medio (LAM) es una banda fibrosa que une ambas cruras diafragmáticas cranealmente a la aorta y que se sitúa topográficamente casi siempre a nivel supracelíaco (es decir, por encima de la salida del tronco celíaco -TC- de la aorta descendente).
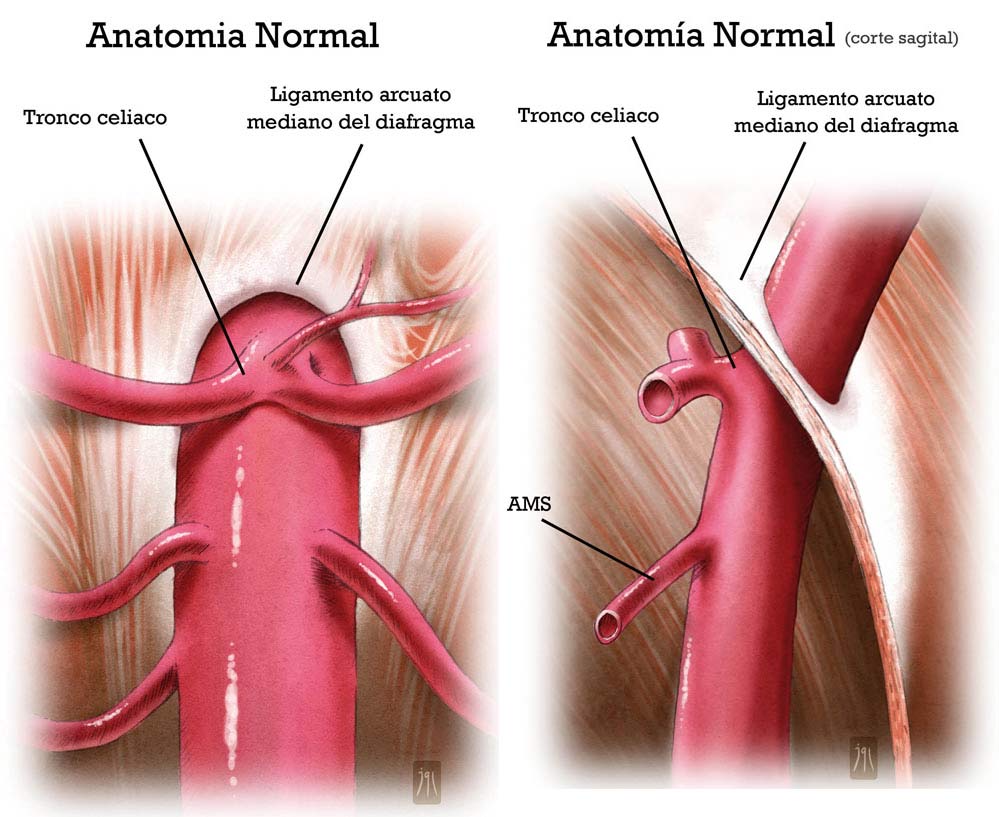
El síndrome del LAM, descrito por primera vez por Harjola en 1963, se produce cuando la inserción del mismo es anormalmente baja y produce una compresión del TC que genera síntomas de dolor isquémico postprandial, pérdida de peso y frémito audible en ocasiones en la región epigástrica.
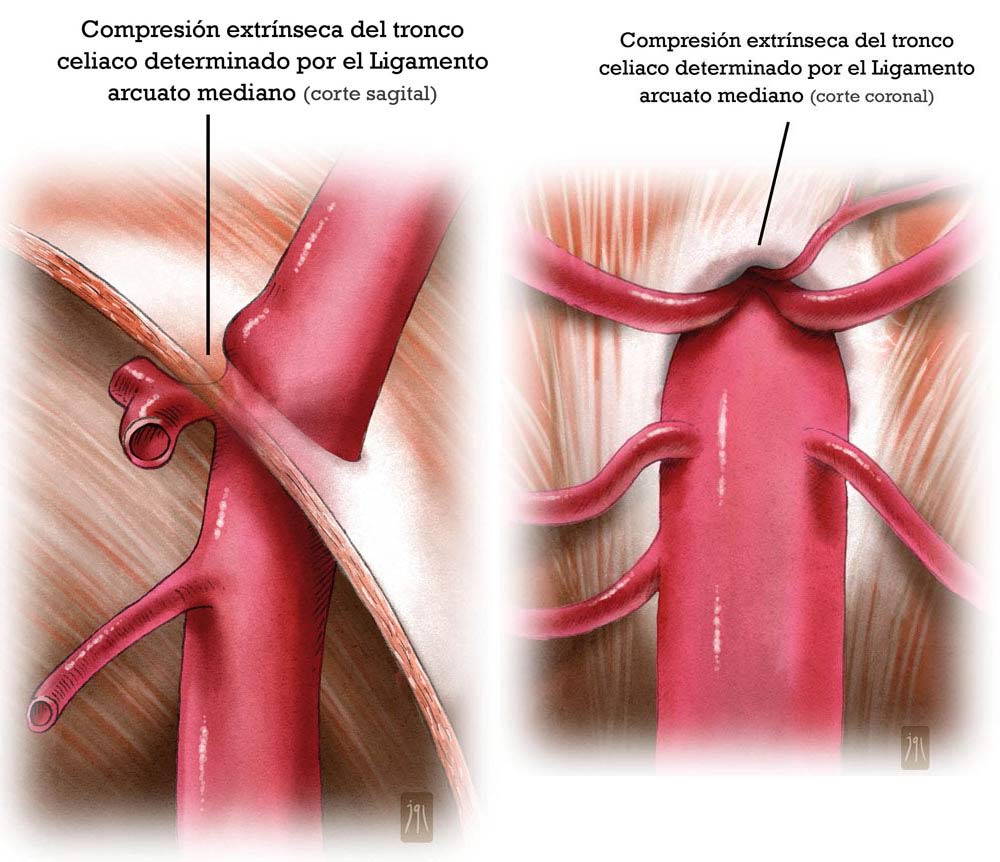
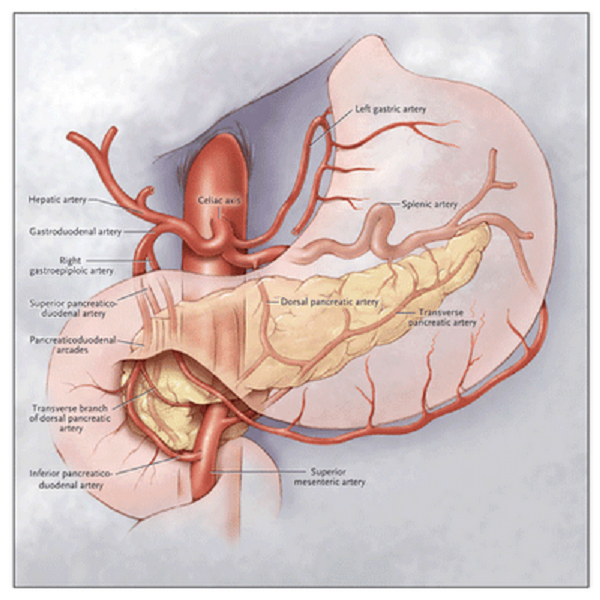
Sólo 1 de cada 4 pacientes en los que está condición anatómica está presente van a presentar síntomas, debido a que la obstrucción al flujo proximal del TC puede compensarse desde la arteria mesentérica superior (AMS) vía retrógrada a través del circuito de las arterias pancreato-duodenales (inferior a superior) y desde aquí a la arteria gastroduodenal, arteria hepática y ramas esplénica y coronaria estomáquica del TC; esto se ha asociado, por el contrario, con una mayor incidencia de aneurisma de las arterias pancreato-duodenales como consecuencia de una mayor presión arterial en esta circuito y las alteraciones del flujo que se generan.
El diagnóstico de esta patología no es fácil y los pacientes suelen contar una historia larga de múltiples visitas a Urgencias por dolor calificado como “no urgente”. Además, tras estudios complementarios de todo tipo en las consultas de Digestivo con resultados negativos, el diagnóstico final no se da a conocer hasta que se piensa en el SLAM y se realiza un angio-TAC multicorte con reconstrucciones vasculares adecuadas que ponen de manifiesto la compresión extrínseca del TC, con una imagen de “gancho” característica y habitualmente una dilatación post-estenótica.
En los pacientes que tienen síntomas incapacitantes y se realiza el diagnóstico de SLAM, el tratamiento es obligado. No existen descritos, como se puede suponer en una patología tan poco prevalente, altos niveles de evidencia que definan cuál es la mejor opción terapéutica en estos casos. de modo que las opciones que se contemplan son:
1.- Descompresión quirúrgica del TC como gesto único. Se realiza una lisis completa del LAM sobre el TC hasta dejar disecada y expuesta tanto su trifurcación como su origen en la aorta. Se suele realizar una laparotomía media supra-umbilical, aunque recientemente se han publicado algunos casos de acceso laparoscópico. La vía de abordaje es muy importante y debe ser aquella en la que el cirujano se sienta más cómodo (es una cirugía delicada) y pueda ofrecer más seguridad al paciente (una lisis completa y resolutiva del LAM con un buen control vascular y capacidad de reparación de algún accidente hemorrágico); en mi opinión, al abordaje estándar debe considerarse el abierto.
2.- Descompresión quirúrgica del TC asociada a un “by-pass” aorto celíaco. Es una variante de la técnica anterior en la que, ante la presencia de una dilatación patológica del TC post-estenótico se preconiza realizar, además de la lisis del LAM, un puente con una prótesis anillada con objeto de asegurar una restauración completa, segura y alternativa del flujo arterial celíaco.
3.- Angioplastia del TC y colocación de “stent” endovascular. Es una aportación relativamente reciente, muy experimental en mi opinión, y que tiene los problemas de no tratar la etiología en si del problema (con lo que tasa de recidiva puede ser elevada) y colocar una endoprótesis en una arteria habitualmente sana.
Una cosa que quiero transmitiros es que no se puede diagnosticar lo que no se conoce o no se sospecha, y el SLAM debe tenerse presente como un diagnóstico diferencial en pacientes con dolor abdominal crónico e invalidante de etiología no filiada; además, una vez hecho el diagnóstico, esta patología debe abordarse por parte de cirujanos con conocimiento preciso de la anatomía del compartimento supramesocólico y amplia capacidad de manejo vascular. Recientemente he tenido la oportunidad de tratar quirúrgicamente a una paciente con esta patología, y curiosamente, hemos participado los autores de los trabajos científicos que veis referenciados como Archivos 1 y 2, el Dr. Alejandro Rodríguez Morata y yo, y que suponen dos de las pocas referencias bibliográficas en lengua española que se han publicado en los últimos años.
Enlace a descarga de archivos PDF :