¿Se pueden hacer realmente trasplantes hepáticos de donante vivo por laparoscopia?
Hace unos días abrió la cabecera de los muchos periódicos y de casi todas las emisoras de radio la gran noticia de que “El Hospital Reina Sofía realiza el primer trasplante de hígado de un adulto vivo a un bebé por laparoscopia; es la primera vez que se realiza en España esta técnica para la intervención”. En el desarrollo de la noticia se insiste en que “por primera vez en España se realizaba un trasplante de un sección de hígado de donante vivo adulto a un niño usando la laparoscopia”. Se califica además está cirugía como un “hito para el Sistema Nacional de Salud”; y se añade, además, de que “el hospital cordobés va de hito en hito. En Octubre del año pasado, y por primera vez en España, una abuela donó parte de su hígado a su nieto”.
La realización de un trasplante hepático de donante vivo (THDV) requiere una alta preparación y cualificación en cirugía hepática debido a las exigencias que desde el punto de vista técnico este proceso requiere; por tanto, hay que felicitar a todos los profesionales que han intervenido (pese a que fue hace ya 2 meses, es hoy cuando se saca a la luz pública) y estimularlos para que sigan manteniendo este nivel y mejorando la salud de la población. Sin duda son fieles depositarios de la confianza que el Sistema Sanitario Público Andaluz puso en ellos al darles la exclusividad para el desarrollo del programa de TH en la población pediátrica hace años. Así, el Hospital Reina Sofía es el único de Andalucía de los hospitales acreditados para TH (Carlos Haya en Málaga, Virgen del Rocío en Sevilla y Virgen de las Nieves en Granada son los otros) en los que por cuestiones de centralización y burocracia éstos se pueden realizar en la población pediátrica.
¿Qué es un THDV? El THDV implica operar a dos personas en el mismo proceso: el donante (una persona sana y compatible inmunológicamente a la que se le extirpa un segmento de su hígado de volumen variable en función de la edad, peso y talla del receptor) y el receptor (un paciente con una insuficiencia hepática crónica que se considera no reversible y que va a conducir a la muerte en un plazo de tiempo inferior a 12 meses según unos criterios definidos). La condición más particular de este proceso es que el donante es una persona, insisto, totalmente sana y que al final del proceso podrá estar, como mucho, igual que antes de la cirugía en caso de que todo vaya perfecto; esto ha generado históricamente mucha discusión y conflictividad ética sobre todo a raíz del fallecimiento en EEUU en 2002 en el Mount Sinai (cuyo programa de THDV fue temporalmente parado) de un varón adulto donante por complicaciones de la cirugía a la que fue sometida para la extracción de la mitad derecha de su hígado para un receptor con insuficiencia hepática, que sin embargo sí que sobrevivió al trasplante (http://www.nytimes.com/2002/01/16/nyregion/donor-s-death-at-hospital-halts-some-liver-surgeries.html).
¿Porqué se hacen THDV? El motivo de realizar THDV se basa desde el punto de vista epidemiológico en el concepto de "mortalidad en lista de espera de TH”; es decir, de los pacientes que metemos en lista de espera para TH como candidatos, cuantos están muriendo sin llegar a trasplantarse. España, que tiene la mayor tasa de donantes por millón de habitantes del mundo (ya temporalmente por encima de 40, duplicando la media europea que está en 19 y muy por encima de la norteamericana, estancada en 26-27), tiene por consiguiente una mortalidad en lista de espera muy baja, próxima al 6-7%, y que llega a ser en Andalucía (gracias al sistema de priorización en lista única que funciona de forma pionera desde la década pasada en nuestra comunidad autónoma) menor del 5%. Por tanto, en España no se han prodigado mucho los THDV (salvo en centros muy puntuales como el Hospital Clinic de Barcelona o el Hospital 12 de Octubre de Madrid) porque realmente no hacen falta: nuestra gran solidaridad como donantes cadavéricos suple nuestras necesidades de lista de espera. Sin embargo, hay segmentos de la población, sobre todo la edad pediátrica, en los que encontrar donantes compatibles no es fácil (la causa más frecuentes de muerte encefálica que genera donantes de cadáver en nuestro medio en los adultos son enfermedades cerebro-vasculares, que no se dan afortunadamente en niños); en ellos, para combatir la mortalidad en lista de espera y minimizarla se vienen realizando desde hace años trasplantes divididos o “split” en los que de un mismo hígado de donante adulto cadáver se obtienen un segmento pequeño de hígado para el niño y se trasplanta el resto del hígado (de mayor volumen) para un adulto de bajo peso, pues cada persona necesita un volumen mínimo de hígado para vivir que guarda relación con su peso.
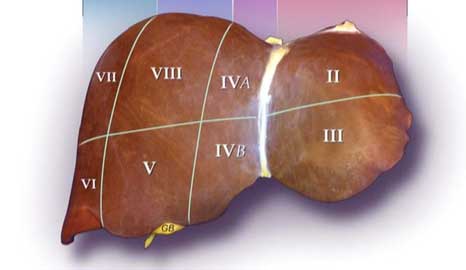
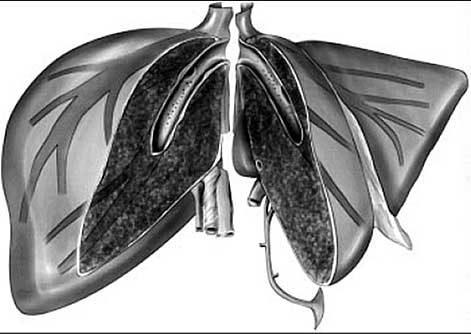 ¿Qué tipo de THDV existen?. Los tipos de THDV son básicamente dos, y siempre implican como donante a un adulto compatible al que se la quita parte del hígado izquierdo si es para un niño (dos segmentos hepáticos, el II+III, si es para bebé, ó la mitad izquierda que incluye además del II y III también el segmento IV si es para un niño de más de 12 años) o se quita la mitad derecha, que como vemos tiene mayor volumen, si es para otro adulto. Los THDV tienen más complicaciones postoperatorias que los TH de donante cadáver puesto que al utilizarse en el receptor un segmento de hígado más pequeño los cirujanos de trasplante deben realizar suturas más finas (sobre todo arteriales y de conductos biliares) y el riesgo de que éstas se tapen u obstruyan es más elevado; a ello se han de añadir, además, las complicaciones potenciales que puede sufrir el donante, que se somete (y perdonadme que insista) a una intervención de cirugía abdominal mayor tal cuál es una hepatectomía.
¿Qué tipo de THDV existen?. Los tipos de THDV son básicamente dos, y siempre implican como donante a un adulto compatible al que se la quita parte del hígado izquierdo si es para un niño (dos segmentos hepáticos, el II+III, si es para bebé, ó la mitad izquierda que incluye además del II y III también el segmento IV si es para un niño de más de 12 años) o se quita la mitad derecha, que como vemos tiene mayor volumen, si es para otro adulto. Los THDV tienen más complicaciones postoperatorias que los TH de donante cadáver puesto que al utilizarse en el receptor un segmento de hígado más pequeño los cirujanos de trasplante deben realizar suturas más finas (sobre todo arteriales y de conductos biliares) y el riesgo de que éstas se tapen u obstruyan es más elevado; a ello se han de añadir, además, las complicaciones potenciales que puede sufrir el donante, que se somete (y perdonadme que insista) a una intervención de cirugía abdominal mayor tal cuál es una hepatectomía.
De este modo para trasplantar a un niño tenemos tres opciones: disponer de un hígado completo de donante cadáver de su misma edad (algo muy excepcional), disponer de un segmento “split” de un donante cadáver adulto y disponer de un segmento pequeño de un hígado de un donante vivo, que es este último el caso de la noticia a la que nos referimos. Clásicamente la cirugía del THDV en el donante se ha realizado por una incisión abdominal muy estandarizada que permite una buena exposición del hígado, su movilización y la disección meticulosa de las estructuras anatómicas y del propio hígado para su sección y extracción con la mayor seguridad. En los últimos 15 años, sin embargo, el desarrollo de la cirugía laparoscópica (mínimamente invasiva, es decir, que utiliza orificios muy pequeños de entre 5 y 12 mmt) ha ido ampliando sus indicaciones y ha llegado a la cirugía hepática de modo que se han ido publicando series cada vez más amplias de resecciones hepáticas con vía laparoscópica con un buen perfil de seguridad y excelentes resultados en los parámetros de dolor postoperatorio (menor), estancia hospitalaria (menor), resultados cosméticos (mejores) y una más rápida incorporación a la vida laboral y física. Eso si, el desarrollo de la laparoscopia para la cirugía hepática implica conjugar un amplio conocimiento de la anatomía hepática, de la cirugía del hígado y de los abordajes laparoscópicos, cosa que solamente podemos encontrar hoy día en profesionales de excelencia con experiencia en este campo.
El acto de la cirugía del donante, es decir, la sección del hígado sano, es el único que se puede realizar y se realiza por laparoscopia, y por mucho que las incisiones empleadas sean muy pequeñas (entre 5 y 12 mm) al final de la cirugía es preciso realizar una mayor de entre 8-12 cm para extraer al exterior el segmento hepático, observándose además complicaciones postoperatorias en hasta el 25% de los donantes; es obvio pensar que un trocito de hígado que no conviene traumatizar porque es muy delicado no puede salir por un orificio de 1 cm. La cirugía del receptor, del bebé o del niño, por el contrario, se lleva a cabo en su totalidad por vía abierta, es decir por una incisión relativamente grande, y aquí la laparoscopia no ha tenido, tiene ni tendrá ningún lugar pues a un bebé de 9 meses es una temeridad, cuando está en juego su vida, intentar extraerle el hígado enfermo por laparoscopia o menos aún implantarle el segmento de hígado donante con lo extremadamente delicada que esta cirugía es. Por tanto, cuando se habla de un trasplante hepático a un recién nacido por laparoscopia se debe ser muy cuidadoso para no confundir a la opinión pública, salvo que se quiera crear una ambigüedad partidista intencionada de algún tipo; es sorprendente que este tipo de noticias que proceden de departamentos de comunicación en salud experimentados y dedicados dentro de hospitales de tercer nivel se ofrezcan a los medios de comunicación tan mal explicadas, tanto como lo es que no se contrasten o indaguen las noticias con más precisión antes de publicarlas y exponerlas a la opinión publica.
El primer THDV pediátrico que se realizó fue en 1989 (Lancet 1989; 2:497) y el primero en el que se usó la laparoscopia en el donante (insisto, en el receptor que es el niño nunca se usa) se llevó a cabo en Francia por Daniel Cherqui y Olivier Soubrane en 2002 (Lancet 2002; 359:392–396); desde entonces se han publicado en la literatura médica más de 150 casos más y los excelentes resultados permiten concluir que es una técnica perfectamente validada e incluso de elección en el trasplante pediátrico pues LOS ÓRGANOS PROCEDENTES DE UN DONANTE VIVO SON LOS QUE PROPORCIONAN LOS MEJORES RESULTADOS DE SUPERVIVENCIA A CORTO, MEDIO Y LARGO PLAZO (World J Gastroenterol 2014; 20 (42): 15990-15998).
Estamos en periodo electoral y las noticias relacionadas con la Salud siempre han vestido mucho y dado mucha fuerza a los que las impulsan, cosa que es lógica pues hay que sacar rédito de las cosas bien hechas y en las que se invierten esfuerzos, tiempo y dinero. Sin embargo, ello debe ser compatible con informar de modo preciso y exacto a la población, y no buscar un mayor provecho en la ambigüedad reforzada por el (lógico) desconocimiento que tiene la sociedad en general acerca de temas médicos de alta complejidad. No cuesta nada explicar bien las cosas, creo yo, apartarse de la confusión. Así, de esta noticia a la que me he referido, debéis tener claras 3 ideas:
1.- Que los THDV de adulto a niño usando los segmentos II+III llevan más de 25 años realizándose en el mundo, por lo que no es ninguna novedad hoy día; de hecho, se espera que cada día se hagan más porque van mejor en tanto en cuánto los órganos de donante vivo son siempre de mayo calidad que los de cadáver.
2.- Que en los centros de referencia ya, hoy día, se hace cirugía laparoscópica del hígado; así, y de forma concreta, la resección de los segmentos hepáticos II y III por laparoscopia es algo que se ha hecho ya en Málaga, que yo pueda asegurar, en Hospital Quirón Málaga, en Carlos Haya y en el Hospital Clínico.
3.- Que el THDV de adulto a niño que incluya la extracción de los segmentos II y III del donante por laparoscopia se viene haciendo desde hace 14 años y que nunca se ha realizado (ni se realizará) lo que es el acto del trasplante en sí por laparoscopia.
Bien está dar noticias, pero cuando no están claras o tienen tufo propagandístico o sensacionalista, la gente debe tenerlo claro. Ni a los bebés, ni a los niños ni a lo adultos se los trasplanta por laparoscopia.
Descarga de artículos:
(World J Gastroenterol 2014; 20 (42): 15990-15998) ![]()




